Pijn in de buik kan vele oorzaken hebben. Dit artikel gaat over de pijn die afkomstig is van de buikspieren. De buikwand wordt gevormd door de huid, spieren, peesbladen (fascia), vetweefsel en het buikvlies dat de buikholte van voren en opzij begrenst. Met al deze structuren kan iets aan de hand zijn bij pijn aan de buik. Pijn die verergert bij het aanspannen van de buikspieren, wijst meestal op een probleem in de buikwand. Soms is er een uitstulping van het buikvlies door een zwakke plek of opening in de buikwand. Dit noemen we een buikwandbreuk of hernia abdominalis. Ook beschadigingen aan zenuwen in de buikwand kunnen pijn in de buik veroorzaken.
De spierpijn wordt vaak veroorzaakt door de rechte buikspieren die als functie hebben de romp te buigen. Deze bevinden zich in het midden van de buik. Wanneer de schuine buikspieren beschadigd zijn, zit de pijn meer aan de zijkant van de buik. Verschillende oorzaken kunnen het verrekken, scheuren of overbelasten van de buikspieren veroorzaken. Vaak ontstaat de spierpijn na het trainen van de buikspieren, bijvoorbeeld na het doen van sit-ups. Ook plotselinge draaibewegingen van het lichaam kunnen aanleiding zijn tot langdurige buikpijn. Wanneer iemand uitglijdt en uit balans raakt, spannen de buikspieren in een reflex aan.
Bij klachten van de buikwand of buikspieren is er over het algemeen geen sprake van misselijkheid, overgeven, diarree, koorts, een veranderde stoelgang of pijn die afhankelijk is van wat er gegeten wordt. Mocht dit wel het geval zijn, dan zou de pijn afkomstig kunnen zijn vanuit de buikholte in plaats van de buikwand. Spierpijn na het doen van krachttraining voor de buikspieren verdwijnt meestal binnen enkele dagen.
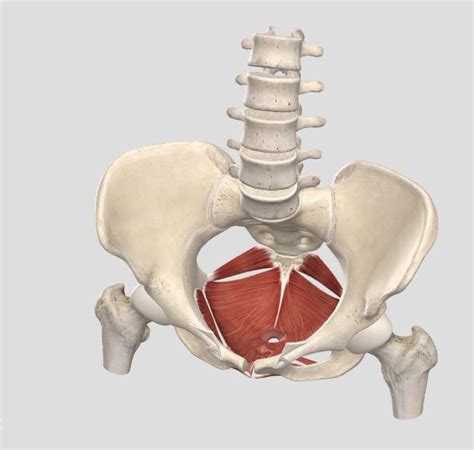
De rol van de bekkenbodem
U heeft met uw behandelend arts gesproken over uw klachten. Deze klachten kunnen te maken hebben met uw bekkenbodem. De bekkenbodem, de blaas, de darmen en de schede liggen dicht tegen elkaar aan. Vaak komen daarom tegelijkertijd verschillende klachten voor. Veel vrouwen hebben het gevoel dat er weinig aan hun klachten te doen is. Toch zijn er verschillende goede behandelingen voor bekkenbodemproblemen. Het is dan ook belangrijk dat u al uw klachten met de huisarts of gynaecoloog bespreekt, ook al is dit moeilijk of schaamt u zich voor bepaalde klachten.
De bekkenbodem bevindt zich aan de onderzijde van het bekken en vormt samen met de botten van het bekken de onderkant van de buikholte. Door de bekkenbodem lopen de blaas en urinebuis (urethra), de schede (vagina) en het uiteinde van de dikke darm (rectum). Ze worden op hun plaats gehouden door spieren van de bekkenbodem en ophangbanden die vastzitten aan de botten van het bekken. De bekkenbodem houdt alle organen op hun plaats. Zenuwen, banden en spieren van de bekkenbodem zorgen ervoor dat u de blaas, de darm en de schede af kunt sluiten als u dat wilt. Door de bekkenbodemspieren te ontspannen kunt u plassen, gemeenschap hebben of ontlasting hebben.
Normaal zijn de spieren van de bekkenbodem een beetje aangespannen, niet te weinig maar ook niet te veel. U kunt dit een beetje vergelijken met een elastiek: wanneer het te strak gespannen staat, is er weinig of geen veerkracht, en als er geen spanning op het elastiek zit, hangt het te los en verliest het ook zijn werking. Door een verzwakte bekkenbodem kunnen klachten optreden van een verzakking. Als de blaas en urinebuis niet goed werken kunt u ongewild urine verliezen (urine-incontinentie). Soms is het moeilijk goed uit te plassen of is er sprake van vaak of snel aandrang hebben om te plassen. U kunt voortdurend last hebben van blaasontstekingen. Als het uiteinde van de dikke darm (rectum) niet goed werkt is de ontlasting vaak moeizaam (verstopping of obstipatie). Soms is het juist moeilijk de ontlasting op te houden zodat u deze ongewild verliest (ontlastingsincontinentie). Ook kunnen er andere klachten zijn zoals onderbuikpijn, moeheid, pijn in de liezen, de benen of laag in de rug. Seksuele klachten komen ook vaak voor.
Specifieke bekkenbodemklachten
Verzakkingen
Bij een verzakking kan de blaas, het rectum (het uiteinde van de dikke darm) of de baarmoeder via de schede naar buiten zakken. Als de blaas verzakt is, ziet u een uitpuiling in de vorm van een ronde bol aan de voorkant van de schede. Bij een verzakking van het rectum kunt u zo’n uitpuilende bol aan de achterkant van de schede zien. Als de baarmoeder verzakt is, ziet of voelt u vaak de baarmoedermond bij de ingang van de schede. Nogal eens zijn verschillende organen tegelijkertijd verzakt. Door een verzakking kunt u een zwaar gevoel in de schede (vagina) hebben. Soms is er het gevoel dat er iets naar buiten komt, alsof u een bal tussen uw benen hebt. Een zeurderig gevoel in de onderbuik dat uitstraalt naar de rug is niet ongebruikelijk, met soms extreme moeheid als gevolg. Zitten en fietsen kunnen problemen opleveren.
Incontinentie
Bij een blaasverzakking kan het moeilijk zijn de urine op te houden. Bij een grote verzakking van de blaas is het juist soms moeilijk om uit te plassen. Bij een verzakking van de darm kunt u vaak moeilijk de ontlasting kwijtraken, ook al voelt u aandrang. Soms komt de ontlasting spontaan tijdens het plassen. Ook het gevoel dat er na het ontlasten nog iets achterblijft is niet ongebruikelijk. Door verstopping kunnen aambeien ontstaan en bij een enkele vrouw komt het laatste stuk van de dikke darm (rectum) naar buiten. Niet alle verzakkingen geven klachten.
Deze vorm van urineverlies komt voor bij inspanning zoals tillen, sporten of springen. Dit wordt ook ‘stress-incontinentie? genoemd. Met ‘stress’ wordt hier bedoeld dat het urineverlies optreedt als de druk in de buikholte plotseling toeneemt door het aanspannen van de buikspieren. Dit gebeurt bijvoorbeeld bij niezen, hoesten, lachen, tillen, sporten of plotseling opstaan. Bij aandrang-incontinentie hebt u zeer vaak aandrang om te plassen. Elk half uur is niet ongebruikelijk. Soms is de aandrang zo sterk of plotseling dat u het toilet niet op tijd haalt. Verandering van lichaamshouding, lopen of het horen van stromend water veroorzaakt soms ook urineverlies. Het urineverlies kan ook ’s nachts optreden. Nogal wat vrouwen hebben zowel last van aandrang- als van inspanningsincontinentie.
Seksuele klachten en problemen met legen
Hierbij hebt u het gevoel dat u bij aandrang de ontlasting nauwelijks kunt ophouden en dat u moet rennen om op tijd bij het toilet te komen. Soms is er verlies van ontlasting zonder aandrang. Bij een zwakke bekkenbodem kunnen er klachten zijn zoals minder ‘gevoel’ hebben bij het vrijen, moeilijker tot een orgasme komen of urineverlies tijdens het vrijen of bij een orgasme. Als er ook een verzakking bestaat is de gemeenschap soms moeilijker of pijnlijker.
Om de blaas en darmen goed te kunnen legen is het belangrijk dat u de bekkenbodemspieren op tijd kunt ontspannen. Soms is dit moeilijk en spant u de spieren zelfs aan. U drukt dan als het ware tegen een weerstand in en het is dan moeilijk de blaas en/of de darmen goed te legen. De urinebuis kan zich vernauwen en de kringspier rond de anus kan als het ware ‘op slot’ gaan. veelvuldig plassen, soms wel 10-20 keer per dag en ook meerdere malen ’s nachts.
Oorzaken van een zwakke bekkenbodem
Er bestaan verschillende oorzaken voor een zwakke bekkenbodem. Door een bevalling kunnen zenuwen die de bekkenbodemspieren aansturen beschadigd raken. Bindweefsel dat deel uitmaakt van de bekkenbodem raakt soms verzwakt als gevolg van een bevalling. Op oudere leeftijd worden de bekkenbodemspieren net als andere spieren bij veel vrouwen zwakker. Lichamelijk zwaar werk, overgewicht en veelvuldig hoesten als gevolg van roken of longaandoeningen zorgen voor langdurige overbelasting van de bekkenbodem. Bij sommige vrouwen is er een aangeboren zwakte van bindweefsel. Zij hebben ook meer kans om last te krijgen van spataderen of breuken. Een te gespannen bekkenbodem heeft vaak een psychologische oorzaak. Het gebruik van de bekkenbodem is een leerproces. Daarin kan op vele manieren iets fout lopen, zoals een opvoeding waarin benadrukt wordt dat het onderlichaam vies is.
Diagnostiek van bekkenbodemproblemen
Bij bekkenbodemproblemen is het belangrijk dat de gynaecoloog goed weet wat uw klachten zijn. Daarom moet u meestal uw klachten in uw eigen woorden beschrijven. De gynaecoloog vraagt daarna soms nog verder: hoe het gaat met plassen, ontlasting, seksualiteit, en of er andere gynaecologische klachten zijn. Ook ziekten, vroegere medische ingrepen, eventuele eetproblemen, medicijngebruik of zwangerschappen kunnen ter sprake komen. Al deze onderwerpen zijn mogelijk van belang voor uw klachten en daarmee voor verder onderzoek en behandeling.
Na het eerste gesprek volgt een gynaecologisch onderzoek. Een aantal van deze onderzoeken wordt hieronder beschreven. Soms wordt nog meer onderzoek geadviseerd, zoals echoscopisch onderzoek of gespecialiseerde röntgenfoto’s. De gynaecoloog vraagt u plaats te nemen op een gynaecologische onderzoekstoel. U ligt met uw benen gespreid, zodat de ingang van de schede goed zichtbaar is. Als u dat wilt, kunt u vragen of u mee kunt kijken met een spiegel. Vaak begint de gynaecoloog met de vraag of u wilt persen. Soms is dan al een verzakking te zien. Daarna wordt een speculum (eendenbek) in de schede ingebracht. De baarmoedermond kan nu bekeken worden. Soms vraagt de gynaecoloog u nogmaals om te persen. Daarna doet de arts vaak een inwendig onderzoek (vaginaal toucher). Twee vingers worden in de schede ingebracht en hij of zij legt de andere hand op de buik. De baarmoeder en eierstokken worden zo afgetast. Soms vraagt de arts u nogmaals te persen of juist om de spieren van de schede aan te spannen. Dit laatste om de kracht van de bekkenbodemspieren te meten.
Een urine-onderzoek kan aantonen of er sprake is van een blaasontsteking. Hiervoor is een ‘gewassen plas’ noodzakelijk. U maakt hiervoor eerst de ingang van de schede schoon. Een urodynamisch onderzoek wordt gedaan om te bezien hoe de blaas werkt. Bij dit onderzoek brengt de arts via de urineleider een dun slangetje (katheter) in de blaas en vult deze met vocht. Terwijl u hoest of juist uitplast krijgt de arts informatie over de blaasspier, de werking van de bekkenbodem en het soort urineverlies. Een defecogram is een onderzoek dat gedaan wordt bij ontlastingsproblemen. Via de anus wordt een röntgencontrastmiddel in het laatste deel van de dikke darm (rectum) gebracht. Soms wordt ook een röntgencontrastmiddel in de schede gebracht en krijgt u röntgencontrastvloeistof te drinken om de dunne darm zichtbaar te maken. Terwijl u op een toilet ontlasting hebt (defeceert), worden röntgenfoto’s of een video-opname gemaakt. Zo ziet de arts hoe de dikke darm werkt en of deze verzakt is. Soms wordt tegelijkertijd de druk in de dikke darm gemeten.
Behandelingen voor bekkenbodemproblemen
Bij bekkenbodemproblemen zijn verschillende soorten behandelingen mogelijk: fysiotherapie, medicijnen, een ring of een operatie. Over het algemeen lijkt het logisch om met de minst ingrijpende behandeling te beginnen. Afwijkingen van de bekkenbodem zijn niet levensbedreigend. Een beslissing hoeft u dan ook nooit onmiddellijk te nemen. Als er niet op een eenvoudige manier wat aan uw klachten te doen is, kan de gynaecoloog een meer ingrijpende behandeling zoals een operatie voorstellen.
Fysiotherapie
Fysiotherapie heeft vaak als doel de bekkenbodemspieren te versterken door oefening en training. U leert goed gebruik te maken van uw bekkenbodemspieren zodat u meestal het urineverlies bij hoesten of lachen kunt voorkomen of verminderen. Bij een grote verzakking biedt fysiotherapie minder mogelijkheden om uw klachten te verhelpen. Fysiotherapie wordt soms ook geadviseerd bij klachten van een te gespannen bekkenbodem. U leert dan juist om de spieren te ontspannen en de urine langer op te houden.
Medicijnen en oestrogenen
Medicijnen kunnen zinvol zijn bij klachten van aandrang-incontinentie en bij verstopping. Er zijn verschillende medicijnen die aandrang-incontinentie kunnen verminderen. Ze hebben nogal eens bijwerkingen (bijvoorbeeld een droge mond). Bij aandrang-incontinentie is vaak ook begeleiding van een fysiotherapeut zinvol om te leren de urine langer op te houden. Bij klachten van verstopping (obstipatie) kunnen medicijnen de ontlasting dunner maken. Vaak wordt eerst een dieet met veel vezels en rauwkost geadviseerd. Ook veel drinken is belangrijk.
Naarmate de laatste menstruatie langer geleden is, maken de eierstokken steeds minder oestrogene hormonen. Deze hormonen zorgen voor een soepele schede en blaaswand. Door een lage hoeveelheid oestrogene hormonen in het bloed wordt de wand van de schede en de blaas over het algemeen droger en schraler. Seksuele gemeenschap kan dan pijnlijk zijn. Ook kunnen er steeds opnieuw blaasontstekingen optreden. Daarom is het na de laatste menstruatie (menopauze) altijd zinvol te beoordelen of de klachten verbeteren na het inbrengen van oestrogenen in de schede. Er zijn tabletten, een soort zetpillen (ovules) en crèmes verkrijgbaar.
Pessarium en seksuologische begeleiding
Een ring, ook wel pessarium genoemd, biedt soms een oplossing voor klachten van een verzakking. Door een ring wordt een verzakte blaas of een verzakte baarmoeder weer op de juiste plaats teruggebracht. Niet elke vrouw met bekkenbodemklachten zal met een ring geholpen kunnen worden: de soort verzakking en de stevigheid van de bekkenbodem spelen hierbij een rol. Als er een goed passende ring voor u beschikbaar is, voelt u deze niet zitten, ook niet bij seksuele gemeenschap. Een ring kan zo voor sommige vrouwen een simpele oplossing bieden voor een vervelend probleem.
Seksuologische begeleiding is zinvol als seksuele klachten op de voorgrond staan, bijvoorbeeld bij te sterk aangespannen bekkenbodemspieren. Een seksuoloog is een arts of een psycholoog die gespecialiseerd is in het bespreken van seksuele problemen. In een aantal gesprekken wordt ingegaan op uw beleving van de klachten, en wordt gekeken of de klachten met oefeningen verholpen kunnen worden. Meer informatie vindt u in de folder ‘Seksuele problemen bij vrouwen’.
Chirurgische ingrepen
De gynaecoloog adviseert over het algemeen een operatie als andere maatregelen onvoldoende mogelijkheden bieden. De soort operatie is afhankelijk van uw klachten, het gynaecologisch onderzoek en de uitkomsten van eventueel aanvullend onderzoek. Een operatie heeft als voordeel dat uw klachten meestal verminderen of verdwijnen. Wel moet u altijd rekening houden met een kleine kans op complicaties of terugkeer van de klachten na een aantal jaren. Zoals eerder gezegd: bekkenbodemproblemen zijn niet levensbedreigend. Er is dan ook nooit haast bij een operatie. Soms is het mogelijk tussen twee behandelingen te kiezen. Bij inspannings-incontinentie en bij een verzakking is soms zowel een behandeling met een ring als een operatie mogelijk. De keuze tussen een ring of een operatie hangt natuurlijk af van de vraag of er een ring voor u is die uw klachten voldoende verhelpt. Als dat niet het geval is, is een operatie het enig...
Pijn rond het schaambeen en de onderste buikspieren
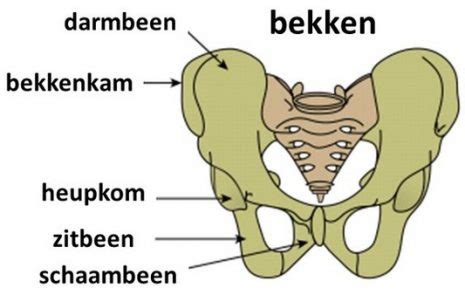
Pijn aan het schaambeen kan een impact hebben op het dagelijks leven. Het schaambeen, ook bekend als het schaambot, is een deel van het bekken. Het bekken bestaat uit het heiligbeen, darmbeen, en de twee schaambeenderen die vooraan met elkaar verbonden zijn door de symfyse. De meest voorkomende symptomen zijn pijn en/of gevoeligheid bij druk op het schaambeen. De pijn kan zich manifesteren als een plotselinge, scherpe pijn vanaf de voor- of achterkant van uw bekken, of als een constante pijn die zich uitstraalt naar uw onderbuik, lies, schaamstreek, dij en been.
De oorzaken van pijn aan het schaambeen (os pubis) kunnen erg uiteenlopen: verkeerde houding, overbelasting, zwangerschap en bevalling, infectie, botbreuk etc. Deze klacht wordt ook gezien bij sporten zoals voetbal en schaatsen, waarbij er veel wordt gevraagd van de structuren rondom het schaambeen. Vaak is er geen aanwijsbare oorzaak en hebben we te maken met aspecifieke klachten met veelal pijn rond het schaambeen gewricht (symphysis pubis).
Vanaf de 3e maand van de zwangerschap kunnen onder invloed van hormonale veranderingen gewrichtsklachten ontstaan. Door het verwekingsproces worden bindweefselverbindingen soepeler. Hierdoor neemt de passieve stabiliteit van het schaambeen gewricht (symphysis pubis) af. Het laat tijdens de bevalling beweging toe waardoor er meer ruimte in het bekken ontstaat. Actieve stabiliteit van het schaambeen gewricht (symphysis pubis) wordt verzorgd door de (diepe) bekkenspieren, de lage rugspieren, de schuine buikspieren en de liesband (ligamentum inguinale). Bij het baren van het kind via de natuurlijke weg is het bekken tijdelijk veranderd. Hierdoor is het schaambeen gewricht (symphysis pubis) meer afhankelijk van de actieve stabiliteit en spierkracht.
Pubalgie en gerelateerde aandoeningen
Pubalgie is een verzamelnaam voor alle aandoeningen welke pijn veroorzaken rondom het schaambeen en de structuren die hieraan hechten. Het komt wat vaker voor bij vrouwen in vergelijking met mannen. Pubalgie is een verzamelnaam om te verwijzen naar pijn rond het schaambeen en de onderste buikspieren. Als je pubalgie hebt, dan ervaar je tijdens het sporten een stekende pijn in je lies en schaamstreek die uitstraalt naar je onderbuik. Maar ook in rust kan pubalgie je au-momenten bezorgen.
Pubalgie komt vaak voor bij sporters die een spieronevenwicht tussen de verschillende spiergroepen hebben en die een sport beoefenen met veel eenzijdige en korte bewegingen. Daarom hebben vooral voetballers - en in minder mate hockeyspelers - er last van. De eerste stap om bevrijd te raken van pubalgie? De oorzaak achterhalen. Ga daarvoor langs bij je huisarts en/of laat een bewegingsanalyse uitvoeren. Is de oorzaak bekend? Dan kan een behandelplan op maat voor je worden opgesteld. Dat kan bestaan uit rust, kinesitherapie, podologische zolen en eventueel ontstekingsremmers.
Sportsman hernia (of athletica pubalgia): de patiënt heeft pijn ter hoogte van het schaambeen (de pubis), voornamelijk tijdens het sporten. De pijn vermindert in rust. Soms is er sprake van een kleine liesbreuk.

Zenuwbeknelling en andere oorzaken
Pijn in de lies- en schaamstreek kan veroorzaakt worden door een geïrriteerde of beschadigde zenuw. Pijn die veroorzaakt wordt door een beschadiging van het zenuwstelsel, noemen we neuralgie. Neuralgie in de lies- en schaamstreek wordt ook wel ilio-inguinaal-/ iliohypogastricus-/ genitofemoralis neuralgie genoemd. Hierbij is er sprake van aanhoudende pijn in de lies-en schaamstreek door niet goed functionerende zenuwen. Neuralgie in de lies- en schaamstreek kan diverse oorzaken hebben.
ACNES (anterior cutaneous nerve entrapment syndrome): de pijn ontstaat door beknelling (entrapment) van de huidtakjes (cutane) van de voorste (anterior) zenuwuiteinden van de tussenribben. Meralgia paresthetica: deze aandoening is het gevolg van een beknelde zenuw en veroorzaakt pijn in een van de bovenbenen, meestal aan de voor- en zijkant van het been.
Liesbreuk: U kunt last krijgen van uitstralende pijn als gevolg van inklemming van een lieszenuw. Die pijn kan zeker de oorzaak zijn van de onverklaarbare pijn in de schaamstreek. Een liesbreuk is een uitstulping van een stukje buikvlies of dunne darm via het lieskanaal. Het kan ook een gevolg zijn van een gaatje of verzwakking van de buikwand. U kunt het herkennen aan dat het er aan de buitenkant uitziet als een bobbel in de liesstreek, vaak in de liesplooi of balzak. Deze uitstulping kan een lieszenuw gaan afknellen en zodoende pijn in de schaamstreek geven. Dit is bij lange na niet altijd het geval bij een liesbreuk. Een liesbreuk komt dan ook vaker voor bij mannen dan bij vrouwen.
Behandelingen voor pijn in de lies- en schaamstreek
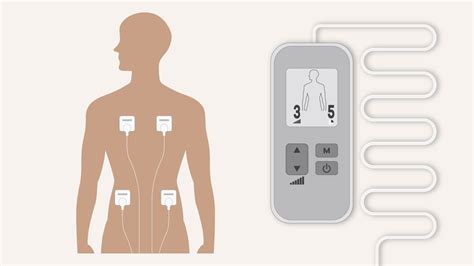
Bij Rugcentrum Parkstad begrijpen we dat schaambeenpijn een complex en veelzijdig probleem is dat een specifieke benadering vereist. Bij ons krijgt u direct de zorg die u nodig heeft. TENS is een afkorting voor Transcutane Elektrische Neurostimulatie. Bij deze behandeling worden er zwakke elektrische schokjes toegediend via de huidelektroden. De zenuwgeleiding wordt door deze schokjes verstoord, waardoor de pijnprikkel geremd wordt. Bovendien wordt de afgifte van endorfine (een natuurlijke pijnstiller) op deze wijze gestimuleerd.
Bij oppervlakkige pijn in uw lies- en schaamstreek kan ook voor een behandeling met Qutenza gekozen worden. Dit is een pleister die een hoge dosis capsaïcine bevat. Deze stof bevindt zich ook in onder meer hete pepers. Nog een behandeling die gebruikt kan worden om pijn in de lies- en schaamstreek te verminderen, is neurostimulatie of Spinal Cord Stimulation. Er wordt een elektrode in uw rug geplaatst die milde elektrische prikkels aan uw ruggenmerg of zenuw geeft.
Heeft u pijn aan uw lies- en schaamstreek dankzij complicaties met uw perifere zenuwen? Deze zenuwen liggen meer aan de oppervlakte, en kunnen hierdoor relatief eenvoudig behandeld worden. Daarvoor kunnen verschillende methodes gebruikt worden. Namelijk door middel van een therapeutische injectie met een verdovingsvloeistof en een ontstekingsremmer of door middel van een PRF-behandeling. PRF (pulsed radio frequency): bij PRF behandelt de arts de zenuwwortel met een naald en een lichte elektrische stroom. Zo wordt de pijngeleiding in de zenuwwortel beïnvloed en vermindert de pijn.
Chirurgische exploratie bij ACNES: tijdens deze operatie zoekt de chirurg de beknelde zenuwtakjes en knipt ze door. Diagnostische laparoscopie of een operatie via een incisie: de chirurg kan littekenweefsel of zenuwweefsel losmaken of wegnemen. Dat gebeurt via een kijkoperatie of een incisie. Als bij een vorige ingreep een netje werd geplaatst wordt dat soms ook gedeeltelijk of volledig verwijderd. De chirurg bespreekt dat voor de operatie met jou.
Oefeningen voor atletische pubalgie (sportliesbreuk)
Bij Rugcentrum Parkstad bieden we een breed scala aan behandelingen, aangepast aan uw unieke behoeften. Ons doel is om een behandelplan te ontwikkelen dat zich richt op het verminderen van uw pijn en het verbeteren van uw algehele levenskwaliteit. Afhankelijk van de klacht duurt een behandeling ongeveer 15 tot 30 minuten. Wij hebben geen wachtlijst. In principe kunt u binnen een week terecht voor uw eerste behandeling.
tags: #pijn #aan #onderste #buikspier #schaambeen