De toedieningsweg van medicijnen is cruciaal voor hun effectiviteit en veiligheid. In de farmacie en toxicologie verwijst de toedieningsweg naar de route waarop een geneesmiddel, vloeistof, vergif of een ander middel in contact wordt gebracht met een bepaald deel van het lichaam. Bij geneesmiddelen gaat het om een gewenste toediening, bij vergif juist niet. De toediening kan grofweg worden ingedeeld in drie groepen: enteraal, parenteraal en topisch. Elk van deze toedieningswegen heeft zijn eigen kenmerken en toepassingen.
Enterale toediening is over het algemeen het gemakkelijkst voor de patiënt, omdat geen injecties of andere steriele methodes nodig zijn. Dit betekent dat medicijnen via het spijsverteringskanaal worden ingenomen. De bekendste manier om medicatie in te nemen is oraal. Vaak worden pillen en tabletten via de mond ingenomen. Deze medicatie wordt dan opgenomen via de slijmvliezen. Bijvoorbeeld via het mondslijmvlies, het wangslijmvlies of de slijmvliezen in darmen. Ook kun je medicijnen oraal toedienen via een spuit in de wangzak.
Specifieke Situaties en Overwegingen bij Orale Toediening
Wanneer de patiënt niet in staat is de tabletten/capsules in hun geheel in te nemen, kan het suspenderen van tabletten of het openen van capsules een oplossing zijn om de medicatie alsnog toe te dienen. Het is echter van groot belang om hierover te overleggen met de apotheker. Zie voor meer informatie: Werkblad Oraal tabletten voor sonde of Werkblad Oraal capsules voor sonde. Als een tablet gebroken moet worden, heeft het de voorkeur deze handeling door de patiënt te laten uitvoeren. Overleg met de apotheker als de patiënt daar niet toe in staat is.
Voor patiënten die opgenomen zijn op de intensive care (IC) gelden specifieke regels. Geïntubeerde IC-patiënten kunnen geen orale medicatie innemen, het ligt daarom voor de hand om tabletten te verpulveren, capsules te openen en het geneesmiddel als poeder via de sonde toe te dienen. Hoewel een groot deel van de geneesmiddelen oraal wordt gegeven, krijgt de vraag hoe deze geneesmiddelen op de juiste wijze toegediend moeten worden meestal weinig aandacht. Een goed inzicht in de factoren die de opname van de orale geneesmiddelen en daarmee het uiteindelijke effect kunnen beïnvloeden, is hierbij van belang.
Als de patiënt een sonde heeft, kunnen pillen en poeders via de sonde gegeven worden. Voordat u begint met uw medicatie is het advies om met uw apotheker te overleggen welke medicijnen wel en niet door uw sonde kunnen. Mocht u een medicijn nodig hebben dat niet door uw sonde mag of voorkomt in een andere vorm, zoals een pleister, kunt u uw apotheker of arts raadplegen over een alternatief dat wel door de sonde mag. Verder is het niet verstandig om medicatie in vorm van tabletten zelf fijn te malen. De werking van uw medicijnen kan hierdoor verminderen of veranderen. Het is niet mogelijk uw medicijnen te mengen met uw sondevoeding.
Uit onderzoek blijkt dat er een kennisachterstand is omtrent medicijntoediening via de sonde, dat er geen eenduidigheid in werken is en dat alle informatie over deze medicatietoediening niet in één bron te vinden is. Belangrijkste reden voor een sonde is om enteraal gevoed te worden en de meeste gebruikte diameter hierbij is Ch. 12. De meest toegediende medicatievorm is tabletten en daarnaast worden ook poeders en suspensies veel toegediend, vloeibare medicatie wordt weinig toegediend. Bijna al deze medicatie wordt vermalen en daarna opgelost in wisselende hoeveelheden water. Er is hierbij geen eenduidigheid in werken. De sonde wordt meestal niet nagespoeld met water. Bijna tweederde van de ondervraagde weet niet of alle medicijnen gelijktijdig gegeven mogen worden en 50% zoekt dit op in wisselende bronnen. De meeste verpleegkundigen geven aan dat het een gemis is dat er geen duidelijke informatie hierover te vinden is.
Hygiëne en Veiligheid bij Medicijntoediening
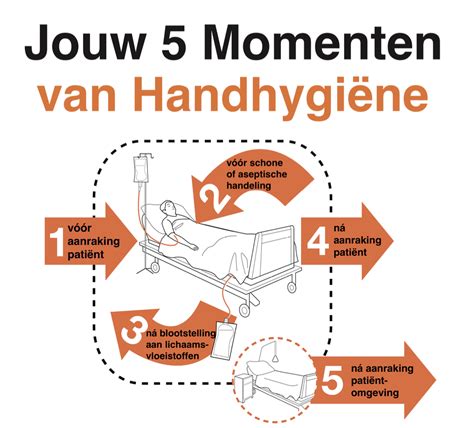
Bij lokale toedieningsmiddelen is het van belang dat hygiënisch gehandeld wordt om het risico van contaminatie van geneesmiddelen te reduceren. Zo blijkt bijvoorbeeld uit onderzoek dat oogdruppels tijdens gebruik microbiologisch verontreinigd kunnen raken. Ook kunnen medicijncups, aerosolen en fysiologische zoutoplossingen micro-organismen overbrengen. Bij lokale toediening van medicatie dienen de algemene hygiënemaatregelen in acht te worden genomen voor handhygiëne en het gebruik van handschoenen.
Geneesmiddelen kunnen een voedingsbodem voor micro-organismen zijn. Het risico op contaminatie van het geneesmiddel neemt toe als het niet goed wordt bewaard of onzorgvuldig wordt gebruikt. De houdbaarheidsdatum en het bewaaradvies van de fabrikant zijn daarin leidend. Deze informatie staat op de verpakking vermeld. Soms staat op het etiket van de apotheek een kortere houdbaarheidsdatum vermeld (na openen van de verpakking). De werkgroep adviseert om persoonsgebonden geneesmiddelen te gebruiken, maar is van mening dat sommige geneesmiddelen in specifieke gevallen en na een risicoanalyse voor meerdere patiënten gebruikt mogen worden. Veiligheid voor de patiënt staat altijd voorop.
Het Nederlands Oogheelkundig Gezelschap (NOG) geeft aan dat binnen de oogheelkunde gebruik wordt gemaakt van ongeconserveerde oogdruppels voor extraoculair gebruik. Aan het einde van de werkdag worden deze vernietigd. Uit hun praktijk blijkt dat deze voor meerdere patiënten gebruikt kunnen worden. Het is noodzakelijk om, als de houdbaarheid voor openen afwijkt van die na openen op iedere verpakking voor meervoudig verbruik, de openingsdatum dan wel de houdbaarheidsdatum na openen te noteren. Verpakkingen die open zijn en zonder openingsdatum of houdbaarheidsdatum na aanbreken worden aangetroffen, worden afgevoerd. Geneesmiddelen voor eenmalig gebruik, worden na openen en gebruik, niet bewaard maar afgevoerd. Geneesmiddelen voor meermalig gebruik die in de koelkast worden bewaard, worden na elk gebruik zo snel mogelijk teruggeplaatst in de koelkast. Er is een goede afvoermogelijkheid voor gebruikte geneesmiddelen nodig.
Voorkom bij het druppelen of aanbrengen van het persoonsgebonden geneesmiddel in het oog, oor of in de neus contact van het uiteinde van de tip met huid of slijmvlies van de patiënt of de persoon die het geneesmiddel toedient. Bij het aanraken van de tip kan het geneesmiddel gecontamineerd raken. Als de tip door onvoorziene omstandigheden in contact is gekomen met de huid of slijmvlies, dan moet deze zo snel mogelijk met een schone tissue of gaas worden afgenomen.
Bij neussprays wordt voor toediening de tip in een neusgat geplaatst. Geconserveerde oogdruppels zijn bedoeld voor meermalig gebruik en zijn binnen de aangegeven houdbaarheidstermijn minder kwetsbaar voor groei van micro-organismen.
Diverse Toedieningswegen van Medicijnen
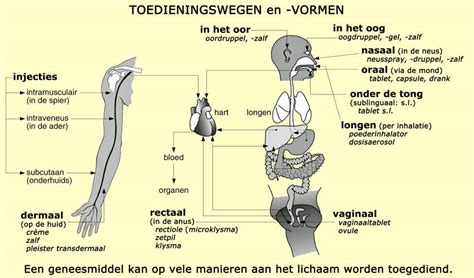
Medicatie kan op verschillende manieren gegeven worden. Zo kunnen medicijnen oraal, rectaal, sublinguaal, intraveneus, intramusculair of subcutaan toegediend worden. Bij luchtwegproblemen wordt medicatie veelal via de luchtwegen toegediend. Dit kan via verstuivers, vernevelapparaten en via poederinhalatoren. COPD (astma) patiënten gebruiken voornamelijk medicijnen die geïnhaleerd moeten worden. Het voordeel van het inhaleren (inademen) van de medicijnen boven het geven van bijvoorbeeld tabletten is dat via inhalatie de medicatie direct op de plek komen waar ze nodig zijn: in de longen.
Wanneer medicijnen rectaal toegediend moeten worden, worden de medicijnen via de anus het lichaam ingebracht. Dit gebeurt veelal bij kindjes, maar bijvoorbeeld ook wanneer iemand pijnstilling niet oraal kan innemen door misselijkheid. Het sublinguaal toedienen van medicijnen betekent dat het medicijn onder de tong gelegd wordt. Dit wordt veelal toegepast bij medicatie die snel opgenomen moet worden of wanneer medicatie niet door maagzuur aangetast mag worden.
Bij transdermale toediening gebeurt het toedienen van de medicijnen via de huid. Vaak worden pleisters gebruikt voor transdermale medicijnafgifte, een voorbeeld is de fentanylpleister. Wanneer medicatie intraveneus toegediend moet worden, dient het medicijn rechtstreeks in de ader geïnjecteerd te worden. Een intramusculaire injectie is het toedienen van medicatie via een injectie in het spierweefsel. Spierweefsel is namelijk goed doorbloed en neemt zo snel medicatie op. De meest gebruikte spieren hiervoor zijn de bilspier, de deltaspier (bovenarm) en de dijspier. Het subcutaan inbrengen van medicijnen betekent dat medicijnen onder de huid ingebracht moeten worden, bijvoorbeeld via een injectie. De meest bekende medicatie die subcutaan gegeven wordt is insuline spuiten.
Het subcutaan toedienen van medicijnen kan onder andere met een vleugelnaald (ook wel vlindernaald genoemd) en via een insuflon. Een vleugelnaald kan voor een korte periode (enkele dagen) blijven zitten. Daarbij is het wel belangrijk dat het gebied waar de vleugelnaald zit niet geïnfecteerd raakt. Een insuflon is een injectiepoort (of verblijfspoort) met een canule van teflon. Het voordeel van het toedienen van een medicijn via een insuflon ten opzichte van een gewone naald is dat de huid dan minder snel geïrriteerd raakt. Een voorbeeld van een subcutane injecties is het geven van fraxiparine om trombose te voorkomen.
Hoe medicijnen door uw lichaam worden opgenomen
De Vijf Basisregels voor Veilig Medicijnen Toedienen
Veilig medicatie toedienen is een erg belangrijke vaardigheid voor zorgprofessionals. Er worden namelijk veel fouten gemaakt bij het gebruik van medicijnen. Dit zijn de vijf basisregels voor het veilig medicijnen toedienen:
- Juiste medicijn: kijk goed of je de juiste medicatie hebt.
- Juiste cliënt: controleer of je niet per ongeluk de medicatie van een andere cliënt geeft. Een verkeerd doosje pakken gebeurt snel onder hoge tijdsdruk.
- Juiste tijdstip: weet wanneer je de medicatie moet toedienen. Bijvoorbeeld voor of na het eten of in de ochtend of juist in de avond. Daarnaast moeten de momenten waarop je het medicijn geeft natuurlijk goed verspreid over de dag liggen.
- Juiste manier van toedienen: zorg dat je weet hoe en waar je het medicijn moet toedienen. Want de werking kan aanzienlijk veranderen als je het op de verkeerde manier doet.
- Juiste dosis: de komma verkeerd gelezen? Of in plaats van 10 milligram 10 gram gegeven? Je denkt misschien dat je die fout nooit zult maken, maar het gebeurt toch! Controleer daarom altijd een keer extra of de dosis klopt.
Ben jij op de hoogte van de laatste regels van de Vilans protocollen voor het toedienen van medicatie bij een cliënt? Zorg dat jij bevoegd, maar vooral ook bekwaam bent in het toedienen van medicijnen. Voor het toedienen van medicatie bestaan er diverse protocollen. De meest bekende protocollen in de zorg zijn de Vilans Kick-protocollen. Dit zijn de basis handelingen volgens de Vilans Kick-protocollen voor het geven van medicijnen:
- Maak je handen en je werkblad schoon;
- Controleer of je alle spullen hebt klaarstaan die je nodig hebt;
- Check of de vijf basisregels kloppen: juiste cliënt, juiste tijdstip, juiste medicijn, juiste manier van toedienen en juiste dosis;
- Voorkom als zorgverlener direct huidcontact met het medicijn.
Voorbereiding, Controle en Registratie van Medicatie
Alleen als je bekwaam bent, ben je bevoegd medicijnen toe te dienen. Werk op basis van een actuele toedienlijst van de apotheek of in je elektronische toedienregistratie. Uitzondering is het toedienen van kortwerkende ‘bijspuit’insuline. Omdat de dosering sterk wisselt en er vaak vooraf bloed geprikt wordt, is hiervoor vaak een aparte insuline- of ‘bijspuit’kaart aanwezig. Bij medicijnen waar de trombosedienst de dosering bepaalt, de coumarines, stuurt de trombosedienst een trombose-kaart met de juiste dosering. Hierop teken je af voor de tweede controle. Wees bij het toedienen extra alert op: losse medicatie, ‘zo nodig’ medicatie, wijzigingen in medicatie en medicatie op afwijkende tijden. Werk bij een voorbehouden handeling (bijvoorbeeld injectie) op basis van een uitvoeringsverzoek van de voorschrijver. Dit mag schriftelijk, telefonisch of mondeling.
Observeer voor toediening de situatie van de cliënt: is er iets bijzonders aan de hand wat reden is om niet de medicatie te geven en met de voorschrijver te overleggen? Controleer voor toedienen: juiste cliënt, juiste medicijn, juiste hoeveelheid, juiste tijd en juiste manier van toedienen. Controleer bij medicatie in medicatierol in plaats van juiste medicijn: klopt het aantal tabletten en zijn de namen van de medicijnen op het medicatiezakje hetzelfde als de namen op de (elektronische) toedienlijst. Klopt de medicatierol niet of twijfel je? Neem dan contact op met de apotheek of de voorschrijver volgens de afspraken binnen je organisatie. Zorg waar nodig voor een dubbele controle van medicatie volgens de afspraken binnen je organisatie.
Dien de medicatie toe, of zet klaar, zoals aangegeven op de (elektronische) toedienlijst. Na toedienen (of klaarzetten) teken je op de (elektronische) toedienlijst voor die handeling af per medicijn. De paraaf moet duidelijk naar de medewerker te leiden zijn. Bijvoorbeeld door een parafenlijst en/of eerste letter van voor- en achternaam. Bij elektronische toedienregistratie is de paraaf elektronisch in het systeem geregeld, doordat zorgmedewerkers met hun eigen naam inloggen. Geef aan als de medicatie niet is toegediend of ingenomen. Doe dit op de manier die is afgesproken in je organisatie. Geef ook het waarom aan. Als je met papieren toedienlijsten werkt, bewaar deze volgens de afspraken. Zorg dat altijd alleen de meest actuele toedienlijst in het dossier van de cliënt aanwezig is.
Signaleer en registreer de werking en effecten die een bijwerking kunnen zijn in het zorgdossier. Waarschuw zo nodig de voorschrijver. Adviseer de cliënt om bijwerkingen te melden aan de voorschrijver. Of meld het in overleg met de cliënt zelf. Meld incidenten volgens afspraken in de zorgorganisatie. Bespreek ze en leer van deze incidenten. Signaleer of de mate van eigen beheer van medicatie bij de cliënt nog klopt. En pas zo nodig aan.

tags: #orale #toediening #van #l